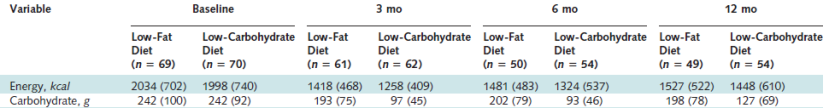Etiquetado: triglicéridos
Carbohidratos en la dieta –> triglicéridos en sangre
«Metabolic interaction of dietary sugars and plasma lipids with a focus on mechanisms and de novo lipogenesis«
The elevation of blood lipid concentrations in response to the consumption of low-fat high-carbohydrate diets is known as carbohydrate-induced hypertriacylglycerolaemia
La elevación de las concentraciones de lípidos en sangre en respuesta al consumo de dietas bajas en grasas y altas en carbohidratos se conoce como hipertrigliceridemia inducida por carbohidratos
«Carbohydrate-induced hypertriglyceridemia: modifying factors and implications for cardiovascular risk«
High-carbohydrate/low-fat, isocaloric diets have repeatedly been shown to increase plasma triglyceride concentrations.
Se ha demostrado repetidamente que las dietas isocalóricas altas en carbohidratos / bajas en grasas aumentan las concentraciones plasmáticas de triglicéridos.
«Role of insulin in endogenous hypertriglyceridemia«
the degree of hypertriglyceridemia was highly correlated with the insulin response elicited by the ingestion of the high carbohydrate formula
el grado de hipertrigliceridemia estuvo altamente correlacionado con la respuesta a la insulina provocada por la ingestión de la fórmula alta en carbohidratos
«Very Low Fat Diets«
TG levels consistently increase in response to short-term consumption of a very low fat diet […] Very low fat diets increase TG levels regardless of whether the diet is high in simple or complex carbohydrates
Los triglicéridos se incrementan de forma consistente en respuesta a un consumo a corto plazo de una dieta muy baja en grasa. […] Las dietas muy bajas en grasa incrementan los niveles de TG independientemente de que las dietas sean altas en carbohidratos simples o complejos
«Effect of Dietary Carbohydrate on Triglyceride Metabolism in Humans«
when the content of the carbohydrate in the diet is increased, fat in the diet is reduced, but the content of fat (triglycerides) in the blood rises.
Increases in dietary carbohydrates lead to elevations in both fasting and postprandial lipemia
cuando aumenta el contenido de carbohidratos en la dieta, se reduce la grasa en la dieta, pero aumenta el contenido de grasa (triglicéridos) en la sangre.
Los aumentos en los carbohidratos de la dieta llevan a elevaciones tanto en la lipemia en ayunas como en la postprandial
«Systematic review and meta-analysis of clinical trials of the effects of low carbohydrate diets on cardiovascular risk factors«
A systematic review and meta-analysis were carried out to study the effects of low-carbohydrate diet (LCD) on weight loss and cardiovascular risk factors […] a significant decrease in plasma triglycerides was seen with LCD
Se realizó una revisión sistemática y un metanálisis para estudiar los efectos de la dieta baja en carbohidratos (LCD) sobre la pérdida de peso y los factores de riesgo cardiovascular […] se observó una disminución significativa de los triglicéridos en plasma con LCD
“Dietary Carbohydrate restriction as the first approach in diabetes management. Critical review and evidence base”
Dietary carbohydrate restriction is the most effective method (other than starvation) of reducing serum TGs and increasing high-density lipoprotein
La restricción dietética de carbohidratos es el método más efectivo (aparte de la inanición) para reducir los TG séricos y aumentar la lipoproteína de alta densidad (HDL).
«Mechanism for the increase in plasma triacylglycerol concentrations after consumption of short-term, high-carbohydrate diets«
Experimento en humanos. Dietas isoenergéticas con la misma cantidad de proteína en ambas. Clara diferencia en el porcentaje de carbohidratos:

Y clara diferencia en la concentración de triglicéridos en sangre:
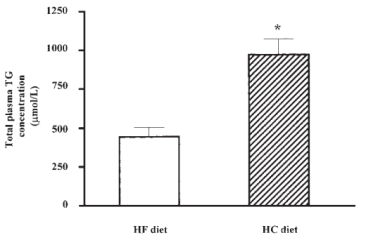
«Dietary carbohydrate restriction induces a unique metabolic state positively affecting atherogenic dyslipidemia, fatty acid partitioning, and metabolic syndrome«
Experimento en humanos.
«when the blood of volunteers was assayed for saturated fatty acids, those who had been on a low carbohydrate diet had lower levels than those on an isocaloric low-fat diet. This, despite the fact that the low-carbohydrate diet had three times the amount of saturated fat as the low-fat diet.» Saturated fat. In your plate or in your blood?
Well-controlled feeding studies indicate that low-fat/high-carbohydrate diets increase TG concentrations unless there is significant weight loss or increased physical activity
«cuando se analizó la sangre de voluntarios en busca de ácidos grasos saturados, aquellos que habían seguido una dieta baja en carbohidratos tenían niveles más bajos que aquellos con una dieta isocalórica baja en grasa. Esto, a pesar de que la dieta baja en carbohidratos tenía tres veces más grasa saturada que la dieta baja en grasa «.
Los estudios de alimentación bien controlados indican que las dietas bajas en grasa / altas en carbohidratos aumentan las concentraciones de TG a menos que haya una pérdida de peso significativa o un aumento de la actividad física.
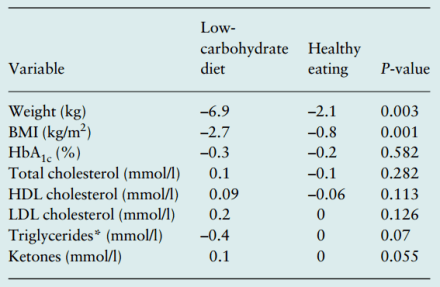
«Short-term effects of severe dietary carbohydrate-restriction advice in Type 2 diabetes—a randomized controlled trial«
Experimento en humanos. El grupo con menos hidratos de carbono consumió unas pocas menos kcal/día que el otro grupo: 1290 frente a 1434. Redujo más los triglicéridos:
«A low-carbohydrate diet is more effective in reducing body weight than healthy eating in both diabetic and non-diabetic subjects«
Experimento en humanos.
- La más baja en hidratos de carbono tenía 1313 Calorías/día y 57 g/día de hidratos de carbono
- La más alta en hidratos de carbono tenía 1593 Calorías/día y 167 g/día de hidratos de carbono
Mayor reducción de los triglicéridos en la dieta low-carb:
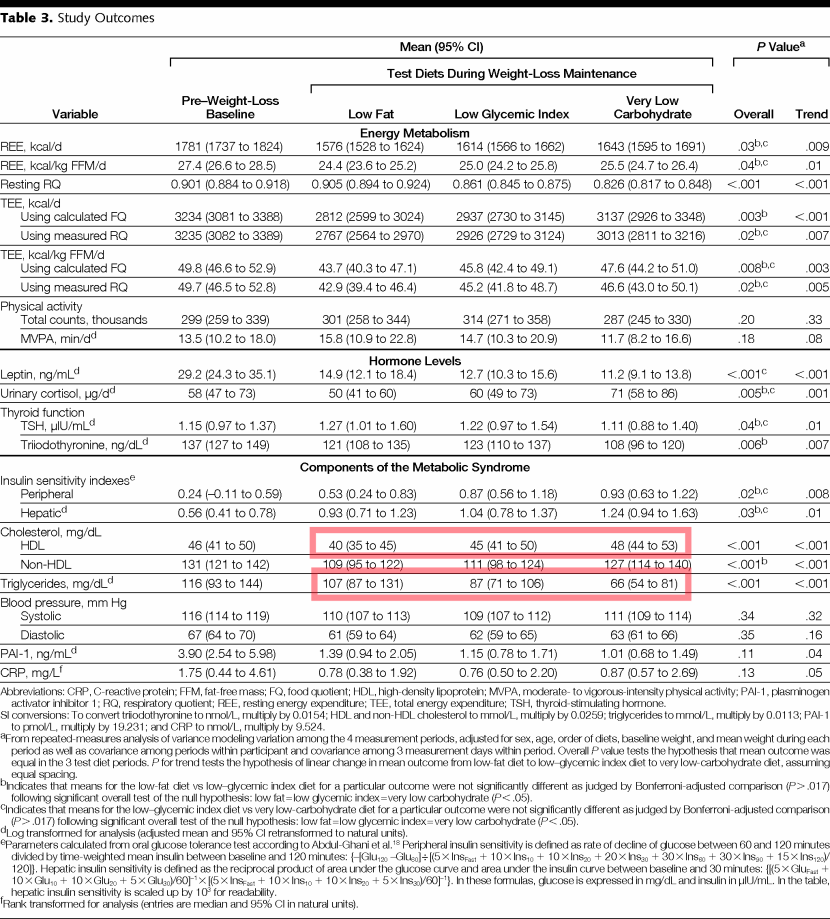
«Effects of Dietary Composition on Energy Expenditure During Weight-Loss Maintenance«
Experimento en humanos. Tres dietas con ingestas isoenergéticas. Reducción de los triglicéridos en sangre claramente relacionada con la cantidad y calidad de los carbohidratos en la dieta:
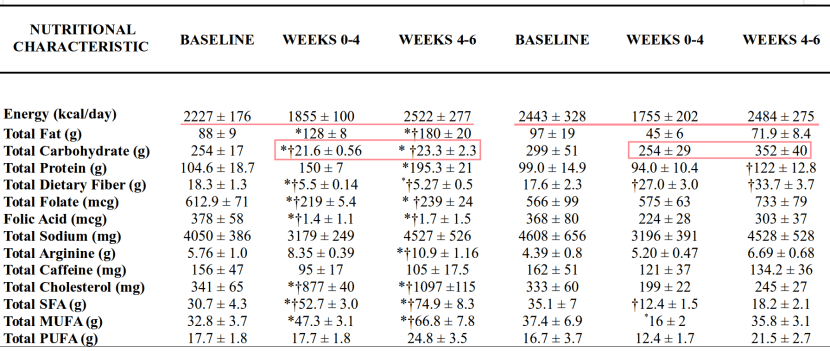
«A low-carbohydrate, ketogenic diet versus a low-fat diet to treat obesity and hyperlipidemia: a randomized, controlled trial«
Experimento en humanos.
- En el grupo low-fat la ingesta fue de 1502 Calorías/día, con 198g/día de carbohidratos.
- En el grupo low-carb la ingesta fue de 1461 Calorías/día, con 30g/día de cabohidratos.
La dieta low-carb redujo los triglicéridos en sangre en comparación con la dieta low-fat:
Compared with recipients of the low-fat diet, recipients of the low-carbohydrate diet had greater decreases in serum triglyceride levels (change, -0.84 mmol/L vs. -0.31 mmol/L [-74.2 mg/dL vs. -27.9 mg/dL]; P = 0.004) and greater increases in high-density lipoprotein cholesterol levels (0.14 mmol/L vs. -0.04 mmol/L [5.5 mg/dL vs. -1.6 mg/dL]; P < 0.001).
“Effects of Low-Carbohydrate and Low-Fat Diets: A Randomized Trial“
Experimento en humanos. La restricción calórica de ambos grupos es de al menos 500 kcal/día respecto de los niveles de partida.
Triglicéridos más bajos en la dieta low-carb que en la low-fat:
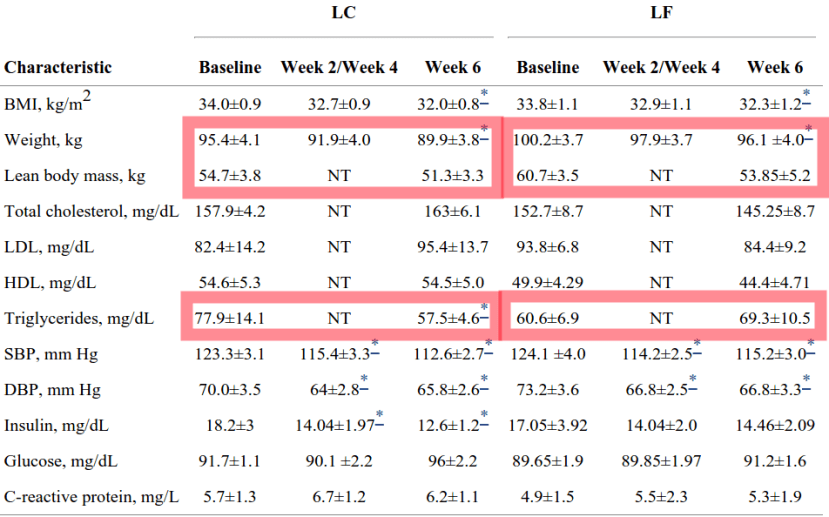
«Benefit of low-fat over low-carbohydrate diet on endothelial health in obesity«
Experimento en humanos. Grupo LC: reducción de 372 kcal/día. Grupo LF: reducción de 693 kcal/día. Similares ingestas, en cualquier caso.
En el grupo LC, los triglicéridos se redujeron un 35%, frente a un incremento del 14% en el grupo LF.
Although triglycerides were similar at baseline, there was a reduction in triglycerides in LC dieters not observed in the LF group
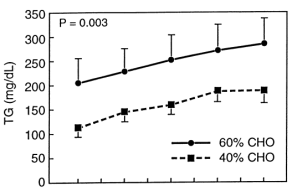
«High Carbohydrate Diets, Triglyceride Rich Lipoproteins, and Coronary Heart Disease Risk«
Experimento en humanos. Dietas isocalóricas: una con más carbohidratos que la otra.
The macronutrient composition of 1 diet was 40% CHO, 15% protein, and 45% fat; the alternate diet composition was 60% CHO, 15% protein, and 25% fat.
isocaloric diets enriched with CHO increase fasting plasma triglyceride concentration
La composición de macronutrientes de 1 dieta fue 40% CHO, 15% proteína y 45% grasa; la composición de la dieta alternativa fue 60% CHO, 15% proteína y 25% grasa.
las dietas isocalóricas enriquecidas con CHO aumentan la concentración plasmática de triglicéridos en ayunas
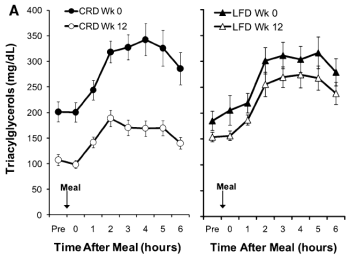
«Carbohydrate restriction has a more favorable impact on the metabolic syndrome than a low fat diet«
Experimento en humanos. Misma ingesta energética en ambos grupos.
Triglicéridos mucho más bajos con la dieta reducida en carbohidratos en comparación con la baja en grasa:
After 12 weeks on the CRD, the postprandial TAG pattern was dramatically decreased at all time points.
Después de 12 semanas en el CRD, el patrón de TAG postprandiales se redujo drásticamente en todos los puntos temporales.
«Ability of exercise to inhibit carbohydrate-induced hypertriglyceridemia in rats«
Experimento en ratas.
Plasma triglyceride (TG) levels rose in response to both forms of dietary carbohydrate in both sedentary and exercise-trained rats, but the magnitude of the elevation was greatly attenuated in the exercise-trained group.
Los niveles de triglicéridos plasmáticos (TG) aumentaron en respuesta a ambas formas de carbohidratos en la dieta en ratas sedentarias y entrenados en ejercicio, pero la magnitud de la elevación se atenuó en gran medida en el grupo entrenado para el ejercicio.
«Very Low-Carbohydrate versus Isocaloric High-Carbohydrate Diet in Dietary Obese Rats«
Experimento en ratas. Ingesta idéntica:
VLC and HC rats were pair-fed throughout the 6-week study period to match energy intakes of the two groups
Las ratas VLC y HC fueron alimentadas pair-fed durante el período de estudio de 6 semanas para igualar la ingesta de energía de los dos grupos
Triglicéridos más altos con la high-carb:

«Dietary rat models in which the development of hypertriglyceridemia and that of insulin resistance are dissociated«
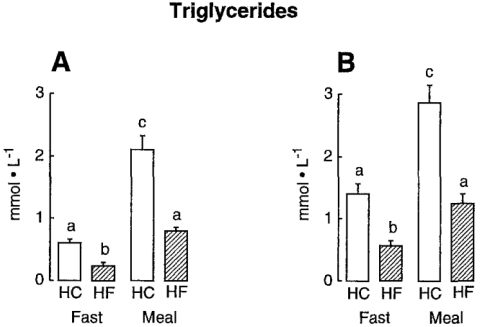
Experimento en ratas. Similar ingesta energética, mayores niveles de triglicéridos en la dieta con más carbohidratos:
During fasting triglyceride accumulation in plasma after administration of Triton WR1339 was indeed twofold higher in HCHO than in HFAT rats […] The postprandial increase in triglycerides after a high-carbohydrate meal was larger in HCHO than in HFAT rats.
in each of the two studies, animals fed either diet spontaneously ingested comparable amounts of energy.
Durante la acumulación de triglicéridos en ayunas en plasma después de la administración de Triton WR1339 fue dos veces mayor en HCHO que en ratas HFAT […] El aumento posprandial en los triglicéridos después de una comida rica en carbohidratos fue mayor en HCHO que en las ratas HFAT.
en cada uno de los dos estudios, los animales alimentados con una dieta ingirieron cantidades de energía comparables de forma espontánea.
A las 3 (A) y a las 6 (B) semanas, en ayunas y tras una comida:
Más artículos
En estas entradas del blog se pueden encontrar más resultados consistentes con los anteriores:
- ¿Quieres subir los triglicéridos y empeorar tu riesgo cardiovascular? No es complicado: sigue una dieta baja en grasa y alta en hidratos de carbono
- Incluso modestas reducciones en la ingesta de carbohidratos podrían conllevar importantes beneficios
- Patrón de partículas LDL. Low-fat -vs- low-carb
- La dieta paleo, una dieta peligrosa para la industria del cereal
O estos otros artículos, referenciados por David Ludwig:
Mis comentarios
No me parece casualidad que los mismos que defienden la charlatanería del balance energético sean casi siempre también defensores del azúcar, la harina y las dietas bajas en grasa. Los efectos perjudiciales de su dieta los achacan a la obesidad y la obesidad la achacan a las calorías.

Convierten condiciones fisiológicas como la hipertrigliceridemia, la obesidad, la diabetes e incluso el cáncer en el resultado de un comportamiento inapropiado, no el fruto de una dieta inapropiada: comemos demasiado para lo poco que nos movemos. No quieren hablar de fisiología, quieren que hablemos de sedentarismo. No quieren hablar de fisiología, quieren que hablemos del tamaño de las raciones.
¿Tienes los triglicéridos demasiado altos? No es por el azúcar, es porque te pasas comiendo.
¿Has normalizado tus triglicéridos con una dieta low-carb? Es porque comes menos, no por consumir menos carbohidratos.
Y si los resultados de los experimentos científicos no corroboran sus fantasías, entonces los datos de los experimentos no son fiables. En la parte final de esta entrada he presentado experimentos en animales, cuyos datos de ingesta no pueden ser desacreditados con tanta alegría.
Por supuesto, no nos van a explicar cuáles son los mecanismos fisiológicos que conectan ingesta energética y triglicéridos. La magia de las calorías no se rebaja a explicar cómo funciona.